
Queratolisis punctata
Fecha de actualización: 30/05/2021
(V.2.0/2021)
Se trata de una enfermedad infecciosa, en general bacteriana, del estrato córneo de la planta de los pies (menos frecuentemente de las palmas de las manos) por bacterias Gram positivas.
- Es un cuadro frecuente en adolescentes y adultos jóvenes, aunque también se presenta en otras edades
- Su distribución es mundial (más frecuente en zonas cálidas y húmedas) con una mayor prevalencia en los deportistas, los adultos jóvenes, los varones y en las épocas estivales.
- Las manifestaciones clínicas más usuales son hipersudoración y bromhidrosis (mal olor) plantar1, algunas veces con lesiones cutáneas queratolíticas. Puede cursar asintomáticamente.
- El diagnóstico es fundamentalmente clínico y puede confundirse con otros cuadros de diferente etiología (principalmente infecciones por hongos) por lo que es importante su conocimiento.
- El tratamiento consiste en medidas higiénicas que disminuyan la hipersudoración y el uso de antibióticos tópicos.
| Agentes etiológicos y factores favorecedores2 | |
| Frecuentes | Menos frecuentes |
|
|
| Manifestaciones clínicas | |
| Frecuentes | Menos frecuentes |
| |
| Estudios complementarios | |
| Indicados en la evaluación inicial | Indicados en situaciones especiales |
| El diagnóstico es clínico, basado en la triada: hiperhidrosis, bromhidrosis y las lesiones dermatológicas descritas | Pruebas complementarias solo en casos dudosos: |
| Diagnóstico diferencial | |
| Frecuentes | Menos frecuentes |
| |
| Tratamiento | |
| Primera elección | Alternativas |
Antibióticos tópicos:
| Antibióticos sistémicos:
|
| Cloruro de aluminio 20%, iontoforesis, toxina botulínica, cirugía laparoscópica: para tratar la hiperhidrosis en casos rebeldes | |
| Pronóstico | |
| Evolución habitual | Recidivas |
| Frecuentes si no se evitan los factores favorecedores de infección con medidas como:
|
| Imagen |
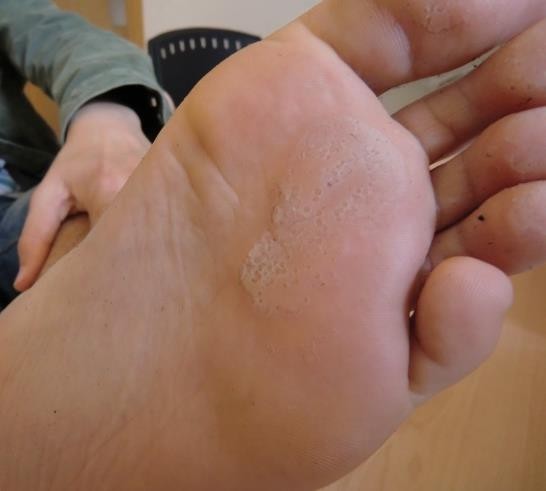 |
| Fuente: Martínez Blanco J, y cols. Queratolisis punctata: conocer es diagnosticar. Form Act Pediatr Aten Prim. 2013;6(4):266-9. (reproducido con autorización). |
| Ver más imágenes aquí |
| Referencias bibliográficas |
|
1Bromhidrosis: mal olor. La causa es la producción de compuestos de azufre por parte de la flora bacteriana local. Puede producirse mal olor incluso sin lesión aparente de la capa córnea debido al ácido isovalérico producido por S. epidermidis.
2Los factores favorecedores de la proliferación bacteriana son: la oclusión prolongada, la humedad mantenida (por hiperhidrosis y falta de evaporación) y el aumento del pH de la superficie cutánea.
3Se puede manifestar aisladamente, como infecciones mixtas o en forma de triada: Queratolisis punctata, Eritrasma y tricomicosis axilar (conviene pues examinar las tres áreas: planta de pies, axilas y región inguinal).
4Se inician con maceración de la capa córnea, bromhidrosis y aumento del pH de la superficie cutánea, lo que hace que las bacterias proliferen y a su vez produzcan proteasas que destruyen dicha capa, formando múltiples depresiones, pits u hoyuelos de pocos milímetros, en más del 70% de los casos. Pueden llegar a confluir en placas serpiginosas de aspecto geográfico en casi un tercio de los casos. Si sumergimos el pie en agua durante 10 minutos las lesiones se hacen más visibles.
La localización más frecuente es en la región plantar anterior, de forma bilateral en casi todos los casos, preferentemente en las zonas sometidas a mayor presión o fricción. Pueden aparecer en zonas interdigitales, incluso como única localización. Muy infrecuentemente en manos y dorso de los pies.
Pueden acompañarse de cambios de coloración blanquecinas (maceración), grisáceas, verduscas, violáceas o negruzcas (pigmentos bacterianos) o eritematosas (inflamación).
5Fluorescencia rojo-coral a causa de las porfirinas producidas por las bacterias (puede ser negativa especialmente en caso de limpieza reciente de la superficie cutánea).
6Se precisa el acceso a laboratorio con cultivos estandarizados.
7Habitualmente innecesaria.
8Clínica muy variada. No suelen causar pits. El cultivo dará el diagnóstico diferencial.
9Máculas amarronadas de bordes bien definidos localizadas en palmas y plantas. Diagnóstico por examen directo y cultivo micológico.
10Máculas eritemato-parduzcas ligeramente descamativas en áreas axilares, genitocrural y en área interdigital (generalmente entre el cuarto y quinto dedos de los pies). No causan pits.
11Múltiples lesiones hiperqueratósicas amarillentas y duras en palmas y plantas. Herencia autosómica dominante.
12 Numerosas lesiones puntiformes con bordes sobreelevados en plantas y palmas. Diagnóstico mediante examen histológico.
13Múltiples lesiones queratósicas filiformes en palmas y plantas.
14Pequeñas úlceras en palmas y plantas con base eritematosa, dolorosas.
15 Otros tratamientos tópicos como corticoides, ácido salicílico, tintura de Castellani, gentamicina, clotrimazol y miconazol se han empleado con peores resultados.
16 Cloruro de aluminio, iontoforesis, toxina botulínica, cirugía, permanganato potásico (además colorea de oscuro la piel y mejora la visión de las lesiones).
| Notas: la Guía-ABE se actualiza periódicamente. Los autores y editores recomiendan aplicar estas recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada paciente y del entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la probabilidad de errores. Texto dirigido exclusivamente a profesionales. | |||
|
[i] Más información en:
http://www.guia-abe.es/
[*] Comentarios y sugerencias en: laguiaabe@gmail.com |
Novedades
- Prevención del paludismo en el niño viajero
- Balanitis
- Vulvovaginitis
- Pediculosis de la cabeza
- Bronquiolitis
 Tema nuevo
Tema nuevo  Tema actualizado
Tema actualizado Lo más leído
- Infecciones de la piel y partes blandas (I): impétigo, celulitis, absceso
- Balanitis
- Gastroenteritis aguda
- Faringitis aguda
- Orquiepididimitis aguda








