Nos interesa su opinión, ¡Realice nuestro Cuestionario de satisfacción Guía ABE! |

Tuberculosis
Fecha de actualización: 17/02/2020
(V.3.0/2020)
La tuberculosis (TB) es la enfermedad causada por Mycobacterium tuberculosis complex, que comprende M. tuberculosis, M. bovis y M. africanum, M. canetti y M. microti. A nivel mundial y según datos de la OMS, en 2019 el 5% de los casos nuevos de TB se produjeron en menores de 15 años; en Europa fue el 4% de los casos diagnosticados. En España, en 2017, la tasa global de incidencia de TB fue 9,3 casos por 100 000 habitantes (4.390 casos). El Plan de Prevención y Control de la Tuberculosis en España (marzo, 2019) afirma que la tasa estimada de incidencia de TB ha descendido desde 12,62 en 2007, a 6,78/100.000 en 2017. Respecto a co-infección con VIH, en 2017 se declararon 209 casos (4,8% del total de casos notificados). En un estudio reciente realizado por Corispe y ptbred se ha encontrado que un 2,4% de los niños con VIH en España presentan coinfección VIH.
Epidemiología y clínica
- La TB en el niño se considera un evento centinela ya que indica transmisión reciente en una comunidad desde un adulto bacilífero. La población infantil conforma un grupo especialmente vulnerable. No todos los individuos expuestos desarrollan enfermedad, pero la tasa es más elevada a menor edad del paciente1: 40-50% de los menores de 12 meses, 24% de los de 1-5 años y un 15% de los adolescentes la desarrollarán en 1-2 años (fundamentalmente en los primeros 6 meses tras la infección). Además, a menor edad, mayor riesgo de desarrollo de TB extrapulmonar y formas diseminadas. Y si no se tratan, los niños infectados representan el reservorio de la enfermedad futura.
- El Plan Nacional recomienda realizar el diagnóstico de infección en las personas con mayor riesgo de progresión de la enfermedad:
- Contactos con un paciente con enfermedad tuberculosa.
- Personas con infección por el VIH
- Personas en las siguientes circunstancias: inicio de terapias biológicas o inmunosupresoras, diálisis, candidatos trasplante de órganos o progenitores hematopoyéticos.
- Valorar en menores que hayan viajado a países de alta incidencia y hayan estado expuestos, a las 10 semanas del regreso, migrantes de estos países o en proceso de adopción.
- Las manifestaciones clínicas dependen de la cantidad del inóculo, su virulencia, del estado inmunitario y nutricional del huésped y de la existencia de otras enfermedades. No hay una única forma clínica específica de la TB infantil (véase la tabla a continuación). La mayoría de los niños infectados por tuberculosis están asintomáticos o presentan síntomas inespecíficos (fiebre, astenia, anorexia, sudoración nocturna, artralgias). En otras ocasiones hay fiebre prolongada o síntomas de enfermedad pulmonar como dificultad respiratoria, tos, dolor torácico, expectoración y raramente hemoptisis.
Diagnóstico y tratamiento
- Todos los niños en contacto con el bacilo de la TB deberán ser estudiados y clasificados en expuestos, infectados o enfermos.
- El diagnóstico etiológico se basa en pruebas inmunológicas in vivo (Mantoux) o in vitro (IGRAs) y los estudios microbiológicos (cultivo o por PCR). El diagnóstico de certeza requiere la identificación de la micobacteria. En el 45-50% de los casos, el diagnóstico de enfermedad TB se basará en la epidemiología, la prueba de tuberculina y/o IGRA, y la radiografía de tórax, sin haber podido identificar la micobacteria, además de la evidencia clínica o anatomopatológica, cuando se disponga. Son criterios diagnósticos suficientes: 1) lesiones radiológicas sugestivas con tuberculina positiva y/o IGRA; 2) existencia de granulomas en la histología, con bacilos ácido-alcohol resistentes; 3) cifra de ADA elevada en líquido pleural, cefalorraquídeo, pericárdico, articular o peritoneal y tuberculina positiva.
- El Plan Nacional 2019 recomienda realizar el diagnóstico de infección por VIH ante el diagnóstico de TB, y el de TB ante una infección por VIH. Considerarlo especialmente en menores de 5 años y en adolescentes.
- En caso de TB multirresistente, o grave, pacientes inmunocomprometidos o niños pequeños el manejo debe llevarse a cabo en un centro con experiencia.
- Ante un diagnóstico de TB, no hay que olvidar declarar el caso.
| Formas clínicas de enfermedad tuberculosa | |
| Formas intratorácicas |
|
| Formas extratorácicas |
|
| TB congénita |
|
| Situaciones clínicas que pueden dar lugar a la sospecha inicial de tuberculosis en el niño | |
| |
| Estadios básicos en la historia natural de la TB | |
| Exposición a TB sin evidencia de infección |
|
| Infección tuberculosa latente |
|
| Enfermedad tuberculosa |
|
| Prueba de la tuberculina | |
| |
| Técnica | La lectura registra en milímetros (mm) la induración mediante palpación, medida en el eje transversal al eje mayor del antebrazo, y debe realizarse a las 72 horas de la inyección (válido 48-96 horas). Puede haber falsos positivos y negativos. |
| Interpretación de la prueba de tuberculina |
|
| Observaciones |
|
| Falsos positivos |
|
| Falsos negativos |
|
| Estudios complementarios | ||
| Indicados en la evaluación inicial | Indicados en situaciones especiales | |
| Laboratorio | Hemograma y bioquímica básica2 | Adenosindeaminasa (ADA): valores significativos son >40 U/L en líquido pleural y >4 U/L en líquido cefalorraquídeo Muchos expertos recomiendan realizar punción lumbar diagnóstica en menores de 12 meses de edad con tuberculosis pulmonar o extrapulmonar, aun sin síntomas neurológicos |
| Pruebas inmunológicas |
|
|
| Microbiología |
|
|
| Imagen | Rx de tórax (dos proyecciones)5 |
|
| Diagnóstico de la infección TB in vitro. Métodos de inmunodiagnóstico. IGRA (Interferón Gamma Release Assays): Quantiferon-TB Gold PLUS® y T-SPOT-TB® | ||
| ||
| Indicaciones de ingreso hospitalario |
|
| Tratamiento en la enfermedad tuberculosa | ||
| Fase | De elección | Alternativas |
|
|
|
|
|
|
| ||
| Efectos adversos y toxicidad de los fármacos antiTB | |
| Fármacos | Efectos adversos/Toxicidad |
| Isoniazida | Hepatitis, polineuropatía periférica y convulsiones, hipersensibilidad |
| Rifampicina | Intolerancia gastrointestinal (GI), artralgias, síndrome gripal, hepatitis, nefritis intersticial, secreciones anaranjadas, prurito, trombocitopenia, interfiere con anticonceptivos orales |
| Pirazinamida | Hiperuricemia, hepatitis, intolerancia GI, artralgias, prurito, fotosensibilidad |
| Etambutol< | Neuritis óptica, alteración de la percepción de colores, hipersensibilidad |
| Estreptomicina | Ototoxicidad, nefritis intersticial, hipersensibilidad |
| Otras medidas terapéuticas |
|
| Tratamiento de la infección tuberculosa latente | |
| De elección | Alternativas |
|
|
| Profilaxis primaria o posexposición en niños < 5 años o inmunocomprometidos12 |
(Ver algoritmo más adelante) |
| Tratamiento de la TB congénita13 | |
| |
| Tratamiento de la TB durante el embarazo y la lactancia |
|
| Tratamiento-abordaje del recién nacido cuya madre tiene enfermedad TB o infección TB latente | |
| Madre con Mantoux (+), asintomática y Rx normal |
|
| Madre con Mantoux (+) y Rx alterada: enfermedad TB |
|
| Tratamiento quirúrgico |
Se considerará en los siguientes casos:
|
| Definiciones |
|
| Algoritmo de diagnóstico de la TB |
| Contacto con paciente con TB activa |
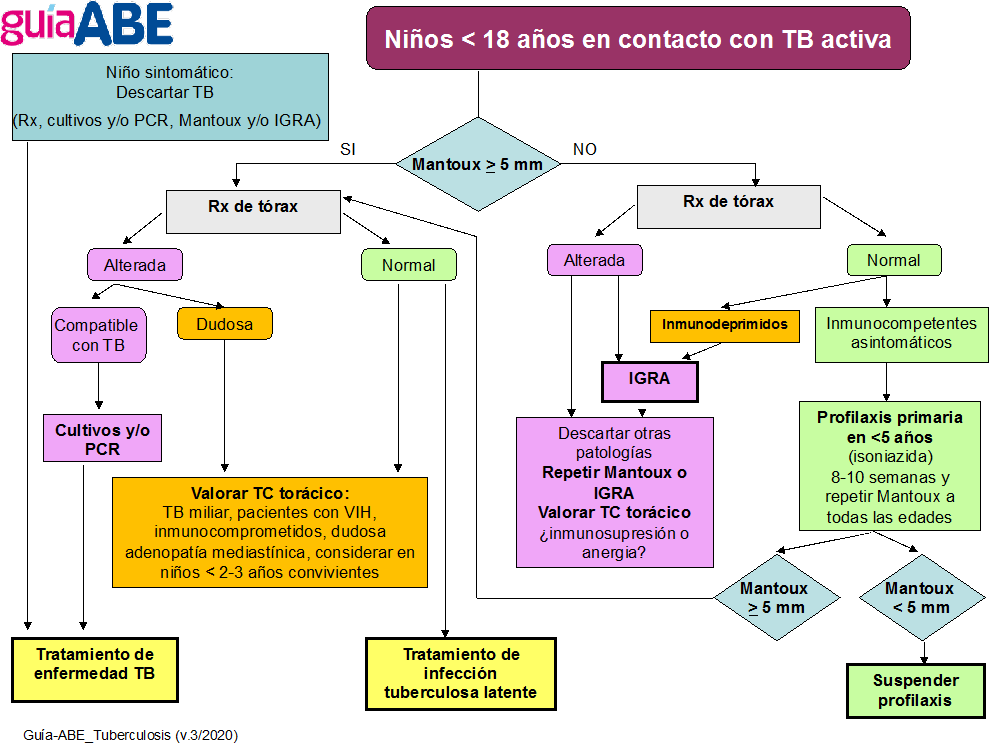 |
Consulta de medicamentos en Pediatría: |
| Referencias bibliográficas |
|
Abreviaturas: AAP: American Academy of Pediatrics. ADA: adenosine deaminase activity. BCG: vacuna de Calmette-Guerin. CDC: Centers of Diseases Control and Prevention, USA. E: etambutol. H: isoniacida. IGRA: inmunodiagnóstico por Interferón Gamma -IFN-γ- Release Assay (Quantiferon-TB Gold o T-SPOT-TB). IM: vía intramuscular. IV: vía intravenosa. LCR: líquido cefalorraquídeo. PCR: reacción en cadena de la polimerasa. R: rifampicina. Rx: radiografía. TB: tuberculosis. TC: tomografía computerizada. TDO: tratamiento directamente observado. VIH: virus de la inmunodeficiencia humana. VO: vía oral. Z: pirazinamida.
1 Otros factores de riesgo importantes son: infección reciente (últimos 2 años), inmunodeficiencia incluido VIH, tratamiento inmunosupresor como uso prolongado de corticoides o ciertas terapias biológicas.
2 Conviene tener al menos una determinación inicial de hemograma y función hepática si se va a prescribir tratamiento farmacológico. Puede haber anemia, leucocitosis y VSG elevada, pero son inespecíficas.
3 El aislamiento de la micobacteria, tras obtener la muestra por medio de aspirado de jugo gástrico o de esputo (espontáneo o inducido con aerosol de suero salino al 3%) será por:
- Métodos directos (tinción): Ziehl-Neelsen. Detecta 60-70% de cultivos positivos. Nuevos métodos de auramina-rodamina tienen una mayor sensibilidad y son más rápidos. Menos del 20% de los niños tienen baciloscopia positiva en esputo o aspirado de jugo gástrico.
- Cultivo en medio Lowenstein-Jensen, láminas con medios líquidos o medios radiométricos. Estos últimos aumentan en un 20% la rentabilidad de la muestra. Cultivo en medios líquidos dan un resultado más rápido (Middlebrook, 15 días-1 mes). Con 3 aspirados gástricos consecutivos, en ayunas, por la mañana, se consigue un 30-50% de cultivos positivos. Se recogerán 3 muestras de jugo gástrico en días consecutivos (ayunas y sin que el niño se levante de la cama. Se tiende a recoger una muestra de esputo inducido el primer día.
4 Actualmente se recomienda realizar siempre estudio de resistencia a tuberculostáticos, excepto en el caso de tenerlo realizado en el contacto. Si hay cepas resistentes a algún fármaco de primera línea, se recomienda un estudio de sensibilidad a fármacos de segunda línea, y estudio genético, aunque no sean multirresistentes.
5 Radiología de tórax. Hallazgos: Infiltrados, condensaciones, nódulos, cavitaciones, retracciones fibrosas, calcificaciones, adenopatías y atelectasias segmentarias. No existen signos patognomónicos, pero se debe pensar en la posibilidad de TB pulmonar ante la presencia de adenopatías o la combinación de infiltrados parenquimatosos y cambios mecánicos inducidos por la compresión de la vía aérea por adenopatías. Hasta un 10% de los niños con TB pulmonar confirmada pueden presentar una imagen radiológica convencional normal. Los adolescentes pueden mostrar hallazgos radiológicos de adultos, o bien de niños menores de 10 años de edad.
6 Los niños menores de 2 o 3 años merecen una atención especial ya que en ellos el estado de infección latente podría ser más ficticia que real, y es más probable que tengan ya la enfermedad aunque estén asintomáticos. En este grupo de edad con prueba tuberculínica positiva y radiología normal, algunos autores indican la realización de una TC de tórax, aunque no existe consenso uniforme. Habría que tener en cuenta la radiación que implica la TC, y la necesidad de sedación en muchos casos. Tampoco existe actualmente consenso para definir qué se considera adenopatía (probablemente >1 cm), ni si el tratamiento con 3 fármacos mejoraría la evolución de estos niños dada la baja carga bacilar existente en estos casos. Otras indicaciones de TC pueden verse en otras partes del texto (inmunodeprimidos, complicaciones…).
La ecografía mediastínica también puede ayudar en el diagnóstico de TB mediante la detección de adenopatías (patológicas si son mayores de 10 mm o bien mayores de 5 mm localizados en varios compartimentos); aunque en la actualidad su uso no está incluido en las guías clínicas.
7 Seguimiento. Tras el inicio del tratamiento puede observarse un marcado empeoramiento de las manifestaciones radiológicas (y de las manifestaciones clínicas) que podrían explicarse por la reacción de sensibilidad en las primeras 2-10 semanas de la infección. Por ello, si no existe empeoramiento clínico, el primer control radiológico debería realizarse a los 2-3 meses de iniciado el tratamiento. No es necesario que exista una Rx de tórax normal para finalizar el tratamiento, ni controles posteriores salvo que exista un deterioro clínico posterior.
8 Meningitis tuberculosa. Es la complicación más grave de la TB, pues puede ser mortal o dejar graves secuelas si no se trata adecuadamente. La máxima incidencia ocurre en menores de 3-4 años. Se suele producir tras primoinfección TB y puede encontrarse afectación pulmonar hasta en un 75% de los casos. Clásicamente al inicio cursa con síntomas insidiosos e inespecíficos. Posteriormente, y de forma progresiva, aparece clínica de meningo-encefalitis: cambio de carácter, síntomas de inicio de hipertensión intracraneal, meningismo, cefalea, irritabilidad, parálisis de pares craneales, convulsiones, alteración del nivel de conciencia, focalidad, etc. Existen 3 estadíos.
Hallazgos en el LCR sugestivos: células de 10 a 500, predominio linfocitos (en raras ocasiones predominio de polimorfonucleares inicialmente), hiperproteinorraquia (1-3 g/l), hipoglucorraquia (típico <40 mg/dl; raro <20 mg/dl). ADA elevado (normal hasta 4 U/L). Sospechar TB si LCR aparentemente compatible con infección por virus, pero con glucosa baja o proteínas demasiado altas
9 Tuberculosis en niños infectados por VIH. Suele ser más graves y progresiva, y es más probable que existan lesiones extrapulmonares. La radiología torácica es similar a las de los niños con inmunidad normal, pero hay más tendencia a extensión lobar y cavitación. En pacientes adultos con TB e infección por VIH se debe administrar el tratamiento antirretroviral cuanto antes, dentro de las 8 semanas del inicio de tratamiento antiTB. El momento óptimo depende del recuento de células CD4+: lo antes posible si es <50 células/mcl, y puede retrasarse si es >50 hasta finalizar la fase intensiva del tratamiento antiTB.
10 Existe un programa de la Comunidad de Madrid y Cruz Roja para implementar el TDO: tfno 91-479-93-61, extensión 125.
11 La mayoría de expertos recomiendan usar H salvo que el aislamiento del caso índice sea resistente a la misma.
12 La OMS, la SEIP y la AEP desde 2017 recomiendan la profilaxis en expuestos menores de 5 años de edad, ya no en todos los menores de 18 años como era previamente. En niños inmunocomprometidos probablemente debería realizarse la profilaxis un total de 9 meses independientemente del resultado del Mantoux a las 8-12 semanas. En niños inmunocompetentes de 5 años o más, se repetirá el Mantoux, si es negativo, y no hay datos de que pueda ser un falso negativo, se excluirá infección; y si es positivo, se tratará como una ITBL.
13 La TB congénita es rara. Si se sospecha que un recién nacido puede tener TB congénita habría que realizar lo antes posible: Mantoux (normalmente negativo hasta los 3-4 meses) /IGRA, Rx tórax, fondo de ojo, ecografía abdominal y cerebral, punción lumbar y los cultivos apropiados, incluido 3 aspirados gástricos. Independientemente del Mantoux, se debería iniciar tratamiento lo antes posible. Si es posible, habría que analizar la placenta histológicamente y cultivarla para M. tuberculosis.
14 No se ha establecido la seguridad de la pirazinamida durante el embarazo, aunque muchos expertos la recomiendan, ya que no se ha objetivado daño en el feto en los casos utilizados. H, R y etambutol son relativamente seguras para el feto. Debe evitarse estreptomicina ya que puede producir ototoxicidad en el feto. H se excreta en la leche, pero no se han descrito efectos adversos en el lactante.
15 En España todas las presentaciones de H en la actualidad combinan piridoxina en su presentación.
16 Administrar siempre tras comprobar que el Mantoux es negativo (en menores de 2 meses, además que no tienen TB congénita), y son VIH negativos. La vacuna BCG en raras ocasiones puede producir efectos secundarios que normalmente no son importantes, como absceso subcutáneo o adenopatía regional.
| Notas: la Guía-ABE se actualiza periódicamente. Los autores y editores recomiendan aplicar estas recomendaciones con sentido crítico en función de la experiencia del médico, de los condicionantes de cada paciente y del entorno asistencial concreto; así mismo se aconseja consultar también otras fuentes para minimizar la probabilidad de errores. Texto dirigido exclusivamente a profesionales. | |||
|
[i] Más información en:
http://www.guia-abe.es/
[*] Comentarios y sugerencias en: laguiaabe@gmail.com |
Novedades
- Meningitis bacteriana
- Cistitis aguda en niños mayores de 12 años y adolescentes
- Infección del tracto urinario (ITU)
- Clostridioides difficile
- Mastoiditis aguda
 Tema nuevo
Tema nuevo  Tema actualizado
Tema actualizado Lo más leído
- Infecciones de la piel y partes blandas (I): impétigo, celulitis, absceso
- Balanitis
- Gastroenteritis aguda
- Descripción general de los principales grupos de fármacos antimicrobianos. Antibióticos.
- Infecciones de la piel y partes blandas (II): heridas (tratamiento, profilaxis general y antitetánica)








